-

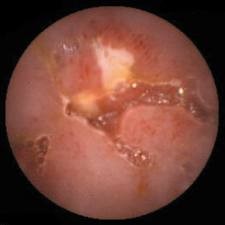
大腸 - 腸易激綜合症
腸易激綜合症
「腸易激綜合症」(亦稱「腸易激」,或一般人稱「腸敏感」或「腸胃敏感」,是腸臟功能紊亂、失調或腸道過敏所引起的症狀之統稱。患者需符合以下情況:
1. 腹痛、腹脹或腹部不適的情況通常會在排便後得到一定的紓緩
2. 腹痛、腹脹或腹部不適時,大便次數會增加或減少,或大便會變得過硬或稀爛。
一般人偶然也會有以上情況,但若症狀頻密(達每月三次或以上)或症狀影響日常生活,接受大腸內視鏡檢查卻找不到原因,你便有可能患上「腸易激綜合症」。
- 炎症性腸病
炎症性腸病
炎症性腸病(腸炎)可分為克隆氏症及潰瘍性結腸炎兩大種類,這是一種自體免疫性疾病,即身體免疫系統自我攻擊消化道細胞。患者的消化道會發炎和潰爛,此病症會同時影響男或女,發病時期普遍是在童年、青少年或早期成年,大約為20-40歲的人士,病徵包括大便帶血和黏液、腹瀉、肚痛、體重下降、發燒及消化道以外的器官如眼睛、皮膚和關節發炎等,症狀更會終身伴隨病人。患病人士一般需要定期用藥物控制病情,嚴重者更要接受手術治療。炎症性腸病以往只在西方國家出現,但近年在亞洲地區亦普遍起來,而根據香港中文大學腸胃科團隊的統計,香港於過去30年內,患者數目更飆升近30倍,情況遠比鄰近國家日本、台灣及新加坡等更為嚴重,然而,這明顯改變的成因仍需有待研究。
- 大腸癌
大腸癌
甚麼是大腸癌?
大腸癌是由大腸內壁的細胞不正常地分裂,隨著時間變成大腸瘜肉,而當中有一類型的大腸瘜肉名為大腸腺瘤,患者若沒有及時發現並切除該腺瘤,便有機會發展成為惡性腫瘤,即大腸癌。大腸癌篩查能有效預防大腸癌及減低大腸癌死亡個案。
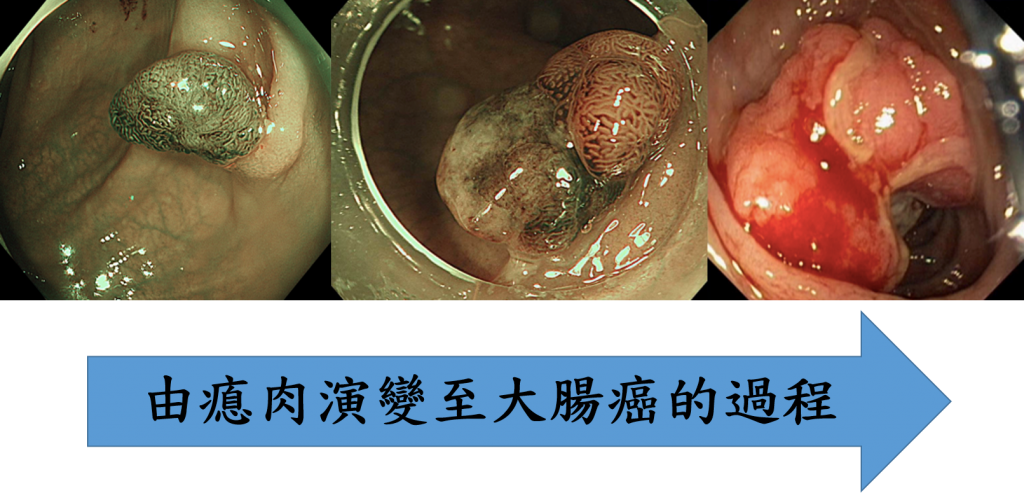
根據醫院管理局香港癌症資料統計中心的資料顯示,近年本港大腸癌患者的數目持續上升,於2017年的新增登記個案已達至5,635宗,超越肺癌成為本港發病率最高癌症;而大腸癌死亡個案超過2,000宗,死亡率亦高居整體癌症的第二位 。
甚麼是大腸癌的高危因素?
大腸癌的高危因素包括︰
- 直系親屬患大腸癌(大腸癌患者的直系親屬患腸癌的風險相比一般人士高約兩至三倍)
- 患有糖尿病
- 患有脂肪肝
- 吸煙或曾經吸引
- 經常飲酒
- 多吃紅肉
- 多吃加工食品
- 體重超標
- 缺少運動
- 纖維攝取不足
大腸癌有甚麼的病徵?
大腸癌患者有機會沒有任何病徵,如有病徵出現,普遍包括以下情況︰
- 大便帶血或呈現深黑色
- 大便帶有黏液
- 大便習慣改變
- 腹瀉或便秘交替出現
- 腹脹 、腹痛
- 不明原因體重下降
- 不明原因的貧血
以上的大腸癌病徵只能作參考之用,如對腸道健康有任何疑問,請立即向醫生查詢。
甚麼時候應作大腸癌篩查?
早期的大腸癌可以完全沒有徴狀,大腸癌篩查能預防或及早發現大腸癌。 根據國際指引建議,無病徵人士應於50歲起定期進行大腸癌篩查,常見方法如下:
1)大便隱血測試
2)大腸鏡檢查
若你有大腸癌的高危因素,如直系親屬患有大腸癌,醫學界建議應更早進行大腸癌篩查。
如你已有大腸癌病徵,便應作大腸鏡檢查,而非作大便隱血測試。
大腸鏡與大便隱血測試的分別
大腸鏡檢查 大便隱血測試 診斷能力 能於大腸內壁作視像檢查 檢測隱血,如發現陽性反應(即有隱血),便需作大腸鏡跟進 治療功能
可作瘜肉移除或抽取組織作化驗 沒有 準確度 現今醫學界的黃金標準 對大腸癌準確 檢查方法 病人於使用鎮靜劑後,醫生會使用一條配置有鏡頭及發光的軟管檢查整條大腸,需時約30分鐘 於家中採集樣本,然後送回本中心 風險 有大約1/1000的機會出現嚴重併發症 沒有
-

食道及胃 - 胃功能失調
胃功能失調
胃功能失調是最常見的上消化道疾病(>70%),這是指在胃鏡檢查結果正常的情況下,仍然出現反覆胃痛或不適。此症的成因尚未完全明白,但病徵的出現跟個人的生活方式有關,例如不良飲食習慣、壓力、睡眠失調、情緒影響等,而並非由任何嚴重的疾病如腸胃發炎、潰瘍或癌症所引起。常見症狀包括胃痛或胃部附近位置有灼熱感覺、於進食後(正常份量)脹滿或飽滯等情況等。 若被證實患上胃功能失調,一般治療方法均以減緩病徵為主,以減少胃部不適對患者日常生活的影響,患者只需要根據醫生的指引按時服藥,便有機會把症狀舒緩;但若患者有焦慮或憂鬱等症狀,則建議加上專業輔導,因有不同的研究顯示,當情緒病得到控制,患者的胃功能失調情況亦相應會得到改善。
- 幽門螺旋菌
幽門螺旋菌
幽門螺旋菌(H. pylori)是一種生存於胃部及十二指腸內的細菌。它會引起胃黏膜輕微的慢性發炎,甚或導致胃及十二指腸潰瘍與胃癌。據估計全球約30% - 50%的人感染幽門螺旋菌。大多數感染幽門螺旋菌的人很少或根本沒有症狀,也有可能會發展為胃炎,症狀包括: 輕微噯氣,腹脹,噁心,嘔吐,腹部不適。現時通過一些簡單並準確的測試便可診斷幽門螺旋菌感染,包括血液抗體測試,幽門螺旋菌呼氣檢查,糞便抗原檢查及活檢組織病理檢查。若被診斷感染幽門螺旋菌,患者必須服用含有抑制胃酸分泌藥物及抗生素的滅菌療程。完成療程後,,約80-90%患者的幽門螺旋菌都能被消除。
- 胃酸倒流病
胃酸倒流病
胃酸倒流病是指由於胃液不尋常地逆流回食道,導致組織受損或出現症狀的一種常見情況。
於人類下食道至胃部的結構中,有一組名為下食道括約肌的肌肉,正常的情況下它是關着以防止胃液或食物回流,只有食物進入胃部或飯後需要釋放出胃氣時才會打開。而胃酸倒流病的患者則正正是此括約肌出現異常,不尋常地打開,以致胃液及食物回流至食道,亦即胃酸倒流病。
胃酸倒流病的嚴重程度可以分為輕微如偶發性反酸或胸口灼熱(心口灼熱)、及致嚴重的胸口灼熱及糜爛性食道炎。胃酸倒流病有機會引起食道潰瘍、食道管腔纖維化狹窄、巴洛氏食道黏膜出現細胞變異等併發症。
相比西方人仕,華裔人仕的胃酸倒流病患病率較低,每週出現反酸症狀的患者約佔總人口的20%-30%。一項於香港進行的電話調查指出約有8.9% 每月出現反酸症狀的患者及2.5% 每週出現反酸症狀的患者。

- 消化性潰瘍
消化性潰瘍
胃潰瘍是消化性潰瘍的其中一種,而消化性潰瘍則是消化系統中一種常見的疾病,通常發生在胃部及近端十二指腸,一生人中約有10%的機會患上此病。消化性潰瘍主要是由細菌感染(幽門螺旋菌)、服用非類固醇消炎止痛藥物(NSAIDs)或阿士匹靈/其它抗血小板藥物引起。消化性潰瘍患者可以沒有任何症狀,若出現症狀,患者可能會有腹脹、胃灼熱、噁心、嘔吐或在兩餐之間/晚間感到上腹灼熱及疼痛。病情嚴重者,症狀包括黑色大便、吐血或咖啡色的嘔吐物、體重下降或上腹感到劇烈疼痛。消化性潰瘍患者有可能出現併發症如出血、穿孔及梗阻。如出現併發症,死亡率會相對地高。如有疑問,市民應及早向醫生求診,以免錯過治療的最佳時機,而眾多的檢查當中,胃鏡檢查是診斷消化性潰瘍的最佳方法。
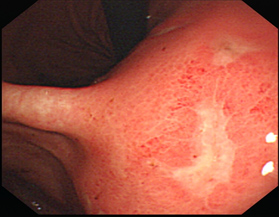
- 急性上消化道出血
急性上消化道出血
急性上消化道出血是常見的急症,有可能導致死亡,在香港每年每十萬位成人約有130名患者。上消化道出血最常見的原因是消化性潰瘍,佔報告病例的35-50%。 上消化道出血的其他相關病因包括:胃十二指腸糜爛(8-15%),食道炎(5-15%),靜脈曲張(5-10%),食道裂傷(15%),和血管畸形(5%)。 上消化道出血的症狀有吐出鮮血、咖啡色的嘔吐物及排出黑色大便。 嚴重時,可能會導致死亡。

- 胃癌
胃癌
胃癌是由人體胃部的黏膜細胞不正常的增生所形成。「胃腺癌」,是最常見的胃部的惡性腫瘤,即一般通稱之「胃癌」。胃癌最初可能由於胃黏膜的發炎,轉變為萎縮性胃炎、腸上皮化生,經過多年的「進展」至細胞異常增生,最後成為癌症,這是一連串的長期「致癌」演變過程。胃癌已成為全港第四高死亡率的癌症。雖然在歐洲及美國已發現有下降趨勢,但亞洲地區胃癌的發病率依然持平。胃癌的高危因素包括幽門螺旋菌感染、胃癌的癌前病變或遺傳因素等。 早期胃癌患者沒有特定的症狀,它跟其他良性的胃部疾病(慢性胃炎、消化性潰瘍、或其他功能性胃腸病)的症狀相似,如:上腹疼痛、脹氣、食慾不振、黑便等。晚期胃癌患者可能會體重減輕、食慾喪失、疲倦、吞嚥困難、持續嘔吐、大量腹水等較嚴重症狀。胃癌的診斷,主要靠胃鏡及活檢組織病理檢查。
-

肝臟 - 肝炎
肝炎
甲型肝炎 是急性病毒性肝炎的一種,通過進食不潔的食物和水而感染。
慢性乙型肝炎是乙型肝炎病毒 所引起的肝臟發炎,可分為急性和慢性兩種。在香港人口中大約有8-10% 的人感染了乙型肝炎病毒,慢性乙型肝炎是肝硬化和肝癌最常見的病因。
丙型肝炎是丙型肝炎病毒感染肝臟而引起的肝臟炎症。在西方國家,丙型肝炎是肝硬化和肝癌的常見病因,但在亞洲則並不常見。根據調查發現香港人口中大約有0.5%感染了丙型肝炎病毒。
戊型肝炎 是一種肝臟的急性病毒感染。感染途徑包括進食不乾淨的食物或飲用污染了的食水,人與人直接接觸傳播相對之下則比較少見。
- 自身免疫性肝炎
自身免疫性肝炎
自身免疫性肝炎 (簡稱自免性肝炎) 是身體免疫系統自我攻擊肝臟細胞而引致的肝炎,大多數患者年齡為15-40歲,當中約有七成是女性。自免性肝炎是一種頗為嚴重的疾病,而且多數屬於慢性,整個病程可歷時數年,在沒有妥善的治療情況下,最終可能會導致肝硬化甚至惡化為肝衰竭。
大多數自身免疫性肝炎患者都沒有任何症狀,只有少部份患者會感到疲倦、腹部不適、噁心、食慾減退,出現黃疸、肝臟變大、尿液變深及大便顏色變淺等症狀,病情嚴重者則可能會出現腹水。
- 非酒精性脂肪肝
非酒精性脂肪肝
當脂肪在肝細胞內過量堆積,而其含量超過肝臟重量的10%的時候,便被稱為脂肪肝。非酒精性脂肪肝 (NAFLD) 是一種與代謝性疾病,如糖尿病,高血壓,高血脂和肥胖有密切相關的慢性肝臟疾病。它的特徵與酒精性脂肪肝非常相似,但它發生於飲酒量很少或不飲酒的患者。在經濟發達國家,非酒精性脂肪肝已經成為最常見的慢性肝病之一,約有 20% 人口受到影響。
- 肝硬化
肝硬化
肝硬化是肝臟反復受到損害下,導致肝臟萎縮和結構性破壞。一般而言,肝臟在受傷後有部份細胞會死亡,但肝臟有能力令細胞在受傷的地方再生,使傷害復原。但是,如果肝臟受到慢性及連續的損害後,受損的地方便會長出一些疤痕,由於這些疤痕組織並沒有任何功能,過多的疤痕便會影響肝臟的正常功能,形成肝硬化。肝硬化能引起一系列的併發症,並可能發展成為肝癌。慢性乙型肝炎,慢性丙型肝炎和酒精性肝病均是肝硬化的常見的病因。
- 肝癌
肝癌
這裏所說的肝癌是指肝臟原發性惡性腫瘤,一些由其他地方的腫瘤擴散至肝臟而引起的肝癌,我們稱之為肝臟轉移性腫瘤。因為乙型肝炎在香港十分流行,而乙型肝炎會增加患者導致肝癌的機會率,肝癌為香港第四位最常見之癌症,其致命率在各種癌症中則排行第三位。
-

胰膽 - 胃腸道間質瘤
胃腸道間質瘤
胃腸道間質瘤是一種腸胃及腹膜的間質腫瘤細胞,是屬於消化系統癌症的其中一種,現時香港每年大約有一百宗新增個案。 胃腸道間質瘤可見於消化系統內任何器官,包括食道、胃、胰臟、大腸、小腸及蘭尾,當中較常見於胃部或上十二指腸。小形的胃腸道間質瘤通常沒有症狀,故小形的胃腸道間質瘤多為進行胃鏡或電腦掃描時偶然發現。較大形的胃腸道間質瘤則會出現胃部不適或腹痛,間中亦會有腸胃出血的症狀。 如不幸被診斷出患有胃腸道間質瘤,根據暫時的醫學技術,一般只能視乎情況,再以外科手術作全部或局部地區的切除手術,以作治療。

- 膽管癌
膽管癌
膽管結構包括肝外及肝內膽管 , 而膽管癌可以影響膽管中的任何位置。
膽管癌可基於其發生位置而作出分類︰
- 肝內膽管癌
- 肝外膽管癌
- 肝門膽管癌 (發生在肝外膽管與肝臟相接處)
- Klatskin Tumour (發生在左右兩肝管匯流形成總肝管處)
症狀多取決於腫瘤在膽管中的位置。膽管癌常見的症狀包括黃疸,糞便顏色變淡,尿色變深,腹痛,不明原因體重減輕及無飢餓感。發燒多見於腫瘤阻塞導致的膽管炎。
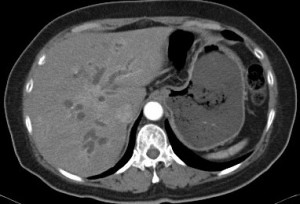
- 胰臟癌
胰臟癌
胰臟是一個位於胃部背較後位置的器官,主要提供協助消化的酶素及調節新陳代謝的荷爾蒙。根據醫管局香港癌症資料統計中心於2015的數字,胰臟癌雖然不是香港十大常見癌症,但卻高踞香港十大死亡癌症的第四位,而其死亡率排名於第四的原因,很大機會是由於早期胰臟癌通常並無明顯症狀,並加上其位置相對較隱蔽,因而較難被發現。當有明顯症狀時,疾病多為較後期或不能以手術作治療的階段,即使能進行手術進行切除,其存活的時間一般較其他癌症病患者短。胰臟癌的症狀可包括黃疸,糞便顏色變淡,尿色變深,腹痛或背痛,不明原因體重下降及無飢餓感。 市民若要檢查有否患上胰臟癌,本中心亦有提供以下檢查作出診斷︰ • 內視鏡超聲波檢查 • 內視鏡超聲波導引幼針穿刺檢查
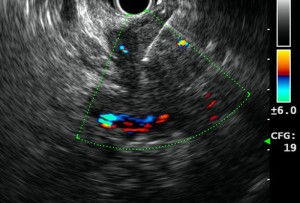
- 黏液性囊性腫瘤
黏液性囊性腫瘤
縱然多為良性,但仍有惡性病變的風險,小形的多為偶然發現,但腹痛可見於大的黏液性囊性腫瘤。常見種類包括︰
1. 導管內乳頭狀黏液瘤—主胰管型、分支胰管型、混合型
2. 黏液性囊腺瘤
- 漿液性囊性腫瘤
漿液性囊性腫瘤
大部份均為良性,而當中最常見態為漿液性囊腺瘤,囊腫形態以微囊形為多,多為偶然發現,而腹痛可見於大的漿液性囊腺瘤。
- 胰臟囊腫/囊性腫瘤
胰臟囊腫/囊性腫瘤
胰腺囊性病變,可分為以下種類︰
1. 非腫瘤性囊腫—單純囊腫、假性囊腫
2. 囊性腫瘤—可基於其液體的種類再分兩類為i) 漿液性囊性腫瘤及 ii) 黏液性囊性腫瘤
- 胰臟炎
胰臟炎
胰臟炎可以分為慢性及急性。急性胰臟炎會突然出現及持續數天,主要成因為患有膽石或有經常飲酒的習慣的人士。而慢性胰臟炎則可能持續數年。而當中包括以下病徵︰
- 上腹痛楚,此痛楚有時會傳至背部
- 嘔吐
其他的腸胃及膽胰疾病亦可能有以上徵狀,所以需由臨牀症狀及影像檢查如電腦掃描判斷方可確定。
由於胰臟炎的徵兆均以上腹痛楚為主,故市民容易忽略此病徵,若市民延誤治療,有機會出現嚴重器官衰竭,嚴重者甚至會死亡,而死亡率更高達三至四成。
- 膽總管結石
膽總管結石
若膽管受到結石的阻塞,將會出現以下徵狀︰
- 於上腹部附近位置有突發及嚴重的痛楚
- 於右邊胛骨位置感到痛楚
- 嘔心或嘔吐
- 黃疸(皮膚和眼白發黃)
- 發燒及發冷
-

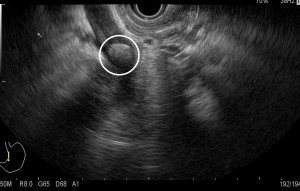
小腸 - 隱性腸胃出血
隱性腸胃出血
隱性腸胃出血的定義為在胃鏡、大腸鏡及放射性檢查,如小腸造影後,腸胃出現持續或重複出現無明顯病因的出血情況。雖然實際上來說,通常被診斷患上原因不明出血情況的患者只基於胃鏡檢查和大腸鏡檢查的單獨檢查結果,而不會進行放射性檢查。隱性腸胃出血,根據有否出現臨床明顯出血,而可以分為兩類:明顯或不明顯的。
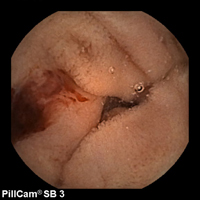
- 克隆氏症