角膜失明 (Corneal Blindness)是指眼睛前半部份本應透明的眼角膜因各種病因而成的視力損害。常見的原因包括角膜受感染潰瘍而結痂 (corneal ulcers)、角膜疱疹、錐形角膜,或角膜受外物創傷等等。角膜失明屬全球導致眼盲的第三大成因,僅次於白內障及青光眼。
傳統上角膜失明的患者可以透過眼角膜移植手術 (Corneal transplantation)復明,不過在香港由於眼角膜損贈者的限制,實際能被移植的眼角膜數目仍低於世界上許多其它國家。在剛剛過去的2019年,香港一共有237位捐贈者,並進行了總共309項角膜移植手術 [1]。 由於眼角膜本身並沒有血管組織,相比起其它器官移植(例如肝臟、腎臟)移植的眼角膜受排斥的情況相對較低,而大多數角膜受贈者都不需長期服用口服抗排斥藥。但隨著移植的時間,角膜上的內皮細胞漸漸損耗,而一但當這些細胞數量過低時,移植的角膜便會再度出現水腫繼而影響視力。
重覆移植是其中一種治療方案,角膜科醫生會按照患者當時的眼睛狀況從而決定是否適合進行重新移植。但重覆移植的角膜存活率一般比首次移植的成功率較低。有時候某些患者可能經歷多次的角膜移植手術,最終仍不幸未能逃過移植角膜失效的問題。
於是人工角膜的出現為這班病人帶來希望。現今世界上的人工角膜可分為兩大類:不可被生物整合的人工角膜 (non-biointegrable),最常見的例子便是波士頓型人工角膜 (Boston Keratoprosthesis )及可被生物整合的人工角膜 (biointegrable),例如骨齒人工角膜(Osteo-Odonto-Keratoprosthesis)。兩者相同之處在於大家都有位置中央的一片透明的物料以作人工鏡頭,不同之處則在於骨齒人工角膜利用患者自己的牙齒作為人工角膜的支撐結構 [2],而波士頓型人工角膜則利用鈦金屬或塑膠物料以作支架。
人工角膜常見問題
Q: 既然角膜短缺,是否每個角膜失明患者都可以接受人工角膜?
A: 一般而言, 人工角膜術仍屬高風險手術,現階段只適合晚期角膜失明人士,例如曾接受多次眼角膜移植後出現多次排斥或失效的病人。
Q: 有什麼病人並不適合植入人工角膜?
A: 如果患者已經完全失去光感或患有嚴重青光眼、眼球萎縮、眼皮閉合問題,淚液製造不足導致眼球表面嚴重乾涸的病人均未必適宜植入人工角膜。某些患有自體免疫病症例如史蒂芬斯-強森綜合症 (Stevens Johnson Syndrome)亦屬高風險一族。另外如病人另一隻眼睛視力健康的話, 一般眼科醫生都不會考慮植入人工角膜。
Q: 接受人工角膜手術後外觀如何?
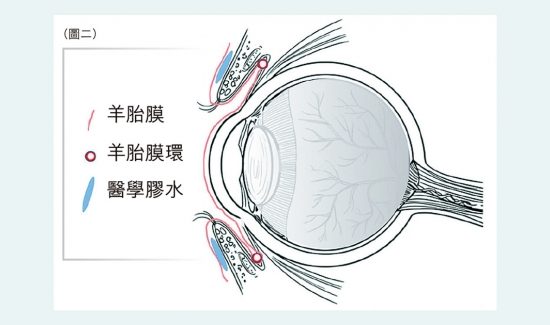
A: 圖一是在我們中心接受波士頓型人工角膜移植的病人;圖二則是骨齒人工角膜(Osteo-Odonto-Keratoprosthesis) 患者的眼睛,病人能佩帶繪製的義眼殼從而進一步改善術後外觀。
Q: 接受人工角膜手術後有什麼需要注意?
A: 波士頓型人工角膜由於載有金屬及塑膠物料,不能完全地和身體融合,亦永遠存在感染的風險。所以接受人工角膜移植之後的病人必須終生使用預防感染的抗生素眼藥水,佩戴保護型的隱形眼鏡,以及定期去有經驗照顧人工角膜的眼科醫生覆診。一但眼睛出現疼痛、畏光、眼睛出現分泌、視力下降等時,必須及時去急症室或眼科醫生求診。
真實個案分享
L先生年值八十,從小雙眼角膜結疤,視力模糊,左眼視力更近乎失明。他的右眼多年前曾接受兩次全層的眼角膜手術,手術後僅靠右眼視力幫助生活。三年前,他右眼的移植角膜出現退化失效的情況,在威爾斯親王醫院接受角膜科醫生評估後,決定接受人工角膜手術。手術在全身麻醉下進行,過程順利,由於人工角膜中央膠盤不存在水腫或散光問題,L先生術後第一天便恢復相當訴 0.5 (20/40) 的視力。L先生為著恢復視力感到萬分雀躍,因為能再一次親眼見到自己的家人,亦重拾閱報的習慣。L先生雖然行動不便,但每次覆診都準時出現,並每天按醫生指示使用眼藥水,視力保持穩定。至今他嶄新的人工角膜已經悄悄度過三歲生日了!
科技的進步為人類帶來了盼望,人工角膜的而為角膜失明的人士重燃了一點點的曙光。我們謹祝願各位讀者及家人在新的一年 身體安康 新年進步!
- 特別鳴謝: 醫院管理局眼庫 王雪文經理
- 香港中文大學眼科及視覺科學學系“以牙換眼” — 角膜眼疾失明者的新希望新聞稿(二零零六年四月二十七日)
撰文:甘嘉維醫生、楊樂旼教授
預約門診及查詢 3943 5886 / 9681 4010 (WhatsApp)
廷伸內容 >
衞生署設立了一個中央器官捐贈登記名冊,方便有意捐贈器官者自行登記

熱 門 影 片
譚智勇教授教白內障病人嚴選人工晶體

任卓昇醫生講解兒童近視加深治療方案

梁啟信教授分析青光眼治療選項





 Creative Commons Attribution-NonCommercial-NoDerivs
Creative Commons Attribution-NonCommercial-NoDerivs